Содержание
Катаракта остается одной из ведущих причин слепоты во всем мире, поражая миллионы людей различных возрастных групп. Это заболевание характеризуется постепенным помутнением хрусталика глаза, что приводит к значительному ухудшению качества зрения и, как следствие, качества жизни пациентов.
Современная медицина предлагает эффективные решения этой проблемы, среди которых особое место занимает катаракта лечение лазером – инновационная технология, обеспечивающая пациентам быстрое восстановление зрения с минимальными рисками осложнений.
Лазерные технологии в офтальмологии произвели настоящую революцию в подходах к лечению катаракты, позволяя хирургам выполнять операции с беспрецедентной точностью и безопасностью. Благодаря использованию фемтосекундных лазеров, современные операции по удалению катаракты стали более предсказуемыми, менее травматичными и обеспечивают отличные функциональные результаты.

Анатомия и физиология хрусталика глаза
Хрусталик представляет собой прозрачную биконвексную линзу, расположенную за радужкой глаза. Его основная функция заключается в фокусировке световых лучей на сетчатке, обеспечивая четкое изображение на различных расстояниях. Хрусталик состоит из трех основных компонентов: капсулы, коры и ядра.
Капсула хрусталика представляет собой эластичную оболочку, которая окружает хрусталиковое вещество и играет важную роль в процессе аккомодации. Кора хрусталика содержит молодые хрусталиковые волокна, которые продолжают формироваться в течение всей жизни человека. Ядро хрусталика состоит из наиболее старых волокон, сформированных еще во внутриутробном периоде.
С возрастом хрусталик претерпевает естественные изменения: увеличивается в размерах, становится менее эластичным, а его вещество постепенно уплотняется. Эти процессы являются нормальными, но иногда они могут приводить к развитию катаракты.
Патогенез и классификация катаракты
Катаракта развивается в результате нарушения прозрачности хрусталика, что может происходить по различным механизмам. Основные патогенетические факторы включают окислительный стресс, нарушение метаболизма белков хрусталика, изменения в составе внутриглазной жидкости и генетические факторы.
Классификация по этиологии:
Врожденная катаракта развивается внутриутробно и может быть связана с генетическими мутациями, внутриутробными инфекциями или воздействием тератогенных факторов на плод. Такие катаракты требуют раннего хирургического вмешательства для предотвращения развития амблиопии.
Приобретенная катаракта является наиболее распространенным типом и включает несколько подвидов:
- Возрастная катаракта — самая частая форма, развивающаяся у людей старше 60 лет
- Травматическая катаракта — возникает после проникающих ранений глаза или контузий
- Вторичная катаракта — развивается на фоне других заболеваний глаза или как осложнение медикаментозной терапии
- Лучевая катаракта — формируется при воздействии ионизирующего излучения
Классификация по локализации помутнений:
Корковая катаракта характеризуется помутнениями в коре хрусталика и является наиболее распространенной формой возрастной катаракты. Помутнения имеют вид спиц, направленных от периферии к центру.
Ядерная катаракта затрагивает центральную часть хрусталика и часто сопровождается изменением рефракции в сторону близорукости. Пациенты могут отмечать временное улучшение зрения вблизи.
Заднекапсулярная катаракта локализуется в задней части хрусталика и особенно сильно влияет на зрение при ярком освещении. Этот тип катаракты часто развивается у пациентов с сахарным диабетом.
Современные методы диагностики катаракты
Точная диагностика катаракты требует комплексного офтальмологического обследования с использованием современного оборудования. Диагностический процесс включает сбор анамнеза, объективное обследование и специальные методы исследования.
Основные диагностические методы:
Визометрия позволяет определить остроту зрения на различных расстояниях. При катаракте наблюдается прогрессирующее снижение остроты зрения, которое не корригируется очками. Важно проводить исследование как без коррекции, так и с оптимальной коррекцией аметропий.
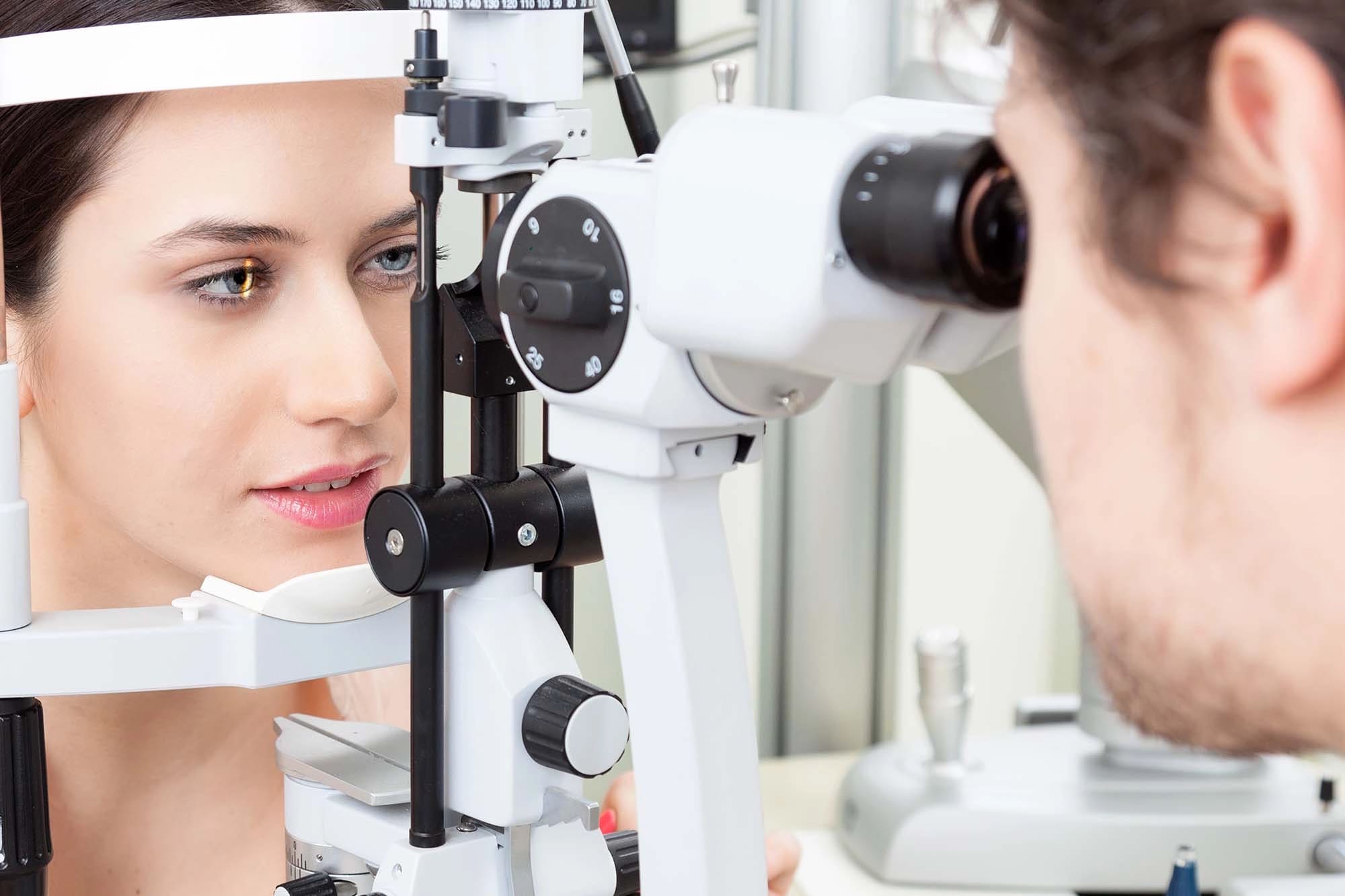
Биомикроскопия является золотым стандартом диагностики катаракты. Исследование проводится с помощью щелевой лампы, что позволяет детально изучить все структуры переднего отрезка глаза. При биомикроскопии можно определить локализацию, плотность и распространенность помутнений хрусталика.
Офтальмоскопия необходима для оценки состояния глазного дна. При выраженной катаракте может потребоваться непрямая офтальмоскопия или использование специальных методов визуализации сетчатки.
Измерение внутриглазного давления проводится для исключения глаукомы, которая может сочетаться с катарактой. Используются различные методы тонометрии: по Маклакову, Гольдману или бесконтактная тонометрия.
Ультразвуковое исследование глаза применяется в случаях, когда выраженные помутнения хрусталика не позволяют провести офтальмоскопию. УЗИ помогает оценить состояние сетчатки, стекловидного тела и измерить аксиальную длину глаза.
Биометрия является обязательным исследованием перед операцией катаракты. Современные оптические биометры позволяют точно измерить параметры глаза и рассчитать оптическую силу интраокулярной линзы.

Революционные лазерные технологии в хирургии катаракты
Внедрение лазерных технологий в хирургию катаракты стало одним из наиболее значимых достижений современной офтальмологии. Фемтосекундные лазеры позволили автоматизировать и стандартизировать наиболее критические этапы операции, повысив их точность и безопасность.
Преимущества лазерной хирургии катаракты:
Высочайшая точность всех этапов операции достигается благодаря компьютерному контролю лазерных импульсов. Система визуализации позволяет хирургу видеть все структуры глаза в реальном времени и планировать операцию с точностью до микрона.
Минимальная травматизация тканей глаза обеспечивается благодаря использованию ультракоротких лазерных импульсов, которые не вызывают термического повреждения окружающих тканей. Это способствует более быстрому заживлению и снижению риска осложнений.
Стандартизация операции позволяет получать воспроизводимые результаты независимо от уровня мануальных навыков хирурга. Компьютерная система контролирует все параметры лазерного воздействия, исключая человеческий фактор на критических этапах.
Персонализированный подход к каждому пациенту реализуется благодаря возможности программирования лазерной системы с учетом индивидуальных анатомических особенностей глаза. Это позволяет оптимизировать каждый этап операции для достижения наилучшего результата.
Этапы лазерной хирургии катаракты:
Создание роговичных разрезов выполняется с помощью фемтосекундного лазера с точностью, недостижимой при использовании традиционных инструментов. Лазер создает разрезы заданной глубины, длины и архитектуры, что обеспечивает герметичность раны и быстрое заживление.
Капсулотомия — вскрытие передней капсулы хрусталика — является одним из наиболее критических этапов операции. Лазерная капсулотомия обеспечивает идеально круглое отверстие заданного диаметра, что критически важно для правильного позиционирования интраокулярной линзы.
Фрагментация хрусталика лазером позволяет разделить катарактальный хрусталик на мелкие фрагменты еще до начала факоэмульсификации. Это значительно снижает количество ультразвуковой энергии, необходимой для удаления хрусталика, и уменьшает травматизацию глаза.
Интраокулярные линзы: современные технологии
Выбор интраокулярной линзы является одним из ключевых факторов, определяющих качество зрения после операции. Современные ИОЛ представляют собой высокотехнологичные изделия, изготовленные из биосовместимых материалов с использованием передовых оптических технологий.
Монофокальные интраокулярные линзы:
Сферические монофокальные ИОЛ обеспечивают четкое зрение на одном фокусном расстоянии — обычно вдаль. Эти линзы имеют проверенную временем конструкцию и показывают отличные результаты по остроте зрения и контрастной чувствительности.
Асферические монофокальные ИОЛ имеют специальную оптическую конструкцию, которая компенсирует сферические аберрации роговицы. Это позволяет улучшить качество зрения, особенно при слабом освещении, и повысить контрастную чувствительность.
Премиальные интраокулярные линзы:
Мультифокальные ИОЛ имеют несколько фокусов, что позволяет пациенту видеть на разных расстояниях без очков. Современные мультифокальные линзы используют различные оптические принципы: рефракционный, дифракционный или их комбинацию.
Трифокальные ИОЛ представляют собой последнее поколение мультифокальных линз, обеспечивающих четкое зрение на трех расстояниях: вдаль, на промежуточном расстоянии и вблизи. Это особенно важно для активных пациентов, которые много времени проводят за компьютером.
Торические ИОЛ предназначены для коррекции астигматизма. Они имеют специальную оптическую конструкцию, которая компенсирует роговичный астигматизм и обеспечивает четкое зрение без очков.
Аккомодирующие ИОЛ имитируют естественную аккомодацию глаза, перемещаясь внутри глаза под действием цилиарной мышцы. Это позволяет обеспечить непрерывное зрение на разных расстояниях.

Техника факоэмульсификации
Факоэмульсификация является стандартным методом удаления катаракты и заключается в дроблении хрусталика ультразвуком с последующей аспирацией фрагментов. Современные факоэмульсификаторы обеспечивают точный контроль всех параметров операции.
Основные этапы факоэмульсификации:
Создание доступа начинается с выполнения роговичного разреза шириной 2.2-2.8 мм. Малые размеры разреза обеспечивают быстрое заживление и минимальный астигматизм. Дополнительно создаются парацентезы для введения вспомогательных инструментов.
Гидродиссекция заключается во введении сбалансированного солевого раствора под давлением между капсулой и корой хрусталика. Это обеспечивает мобилизацию хрусталика и облегчает его удаление.
Факоэмульсификация ядра выполняется с помощью ультразвукового наконечника, который дробит плотные части хрусталика на мелкие фрагменты. Современные технологии позволяют минимизировать количество ультразвуковой энергии и сократить время операции.
Аспирация корковых масс проводится с помощью ирригационно-аспирационной системы, которая удаляет оставшиеся мягкие части хрусталика и полирует капсулу.
Имплантация ИОЛ является завершающим этапом операции. Современные складные линзы вводятся через малый разрез с помощью специального инжектора и самостоятельно разворачиваются в капсульном мешке.
Послеоперационная реабилитация и уход
Правильная послеоперационная реабилитация играет критическую роль в достижении оптимальных результатов хирургии катаракты. Современные методы операции позволяют значительно сократить реабилитационный период, но соблюдение рекомендаций остается важным условием успешного лечения.
Немедленный послеоперационный период:
Первые часы после операции пациент находится под наблюдением медицинского персонала. Контролируется внутриглазное давление, состояние роговицы и положение интраокулярной линзы. Большинство пациентов уже в первый день отмечают значительное улучшение зрения.
Медикаментозная терапия включает использование противовоспалительных и антибактериальных капель. Схема закапывания индивидуальна для каждого пациента и зависит от особенностей операции и сопутствующих заболеваний.
Защитный режим в первые дни после операции включает ношение защитной повязки во время сна, избегание попадания воды в глаз и ограничение физических нагрузок. Эти меры помогают предотвратить инфекционные осложнения и травмы.
Долгосрочная реабилитация:
Восстановление зрения происходит постепенно в течение нескольких недель. Окончательная стабилизация зрения наступает через 1-2 месяца после операции. В этот период важно регулярно посещать офтальмолога для контроля заживления.
Подбор очков при необходимости проводится через 3-4 недели после операции, когда рефракция глаза стабилизируется. Пациенты с монофокальными ИОЛ обычно нуждаются в очках для чтения или работы на близком расстоянии.
Долгосрочное наблюдение включает регулярные осмотры офтальмолога для контроля состояния глаза и своевременного выявления возможных осложнений. Особое внимание уделяется состоянию сетчатки и контролю внутриглазного давления.

Осложнения и их профилактика
Хотя современная хирургия катаракты является одной из самых безопасных операций в медицине, полностью исключить риск осложнений невозможно. Знание потенциальных осложнений и методов их профилактики является важным аспектом качественного лечения.
Интраоперационные осложнения:
Разрыв задней капсулы является наиболее серьезным интраоперационным осложнением, которое может привести к выпадению стекловидного тела и необходимости изменения хирургической тактики. Современные методы визуализации и микрохирургические техники значительно снижают риск этого осложнения.
Повреждение роговицы может произойти при неаккуратном обращении с инструментами или при использовании избыточной ультразвуковой энергии. Профилактика включает использование защитных средств и современных технологий факоэмульсификации.
Послеоперационные осложнения:
Воспалительные реакции в раннем послеоперационном периоде являются естественной реакцией на хирургическое вмешательство. Адекватная противовоспалительная терапия позволяет минимизировать выраженность воспаления и ускорить заживление.
Инфекционные осложнения встречаются крайне редко благодаря соблюдению принципов асептики и антисептики. Профилактическое применение антибактериальных препаратов дополнительно снижает риск инфекции.
Вторичная катаракта развивается у 20-30% пациентов в отдаленном периоде и связана с помутнением задней капсулы хрусталика. Это осложнение успешно лечится с помощью YAG-лазерной капсулотомии.
Заключение
Современное лечение катаракты представляет собой высокотехнологичный процесс, объединяющий передовые достижения оптики, лазерной техники и микрохирургии. Внедрение лазерных технологий, разработка новых типов интраокулярных линз и совершенствование хирургических методик позволяют достигать отличных функциональных результатов при минимальных рисках для пациентов.
Индивидуальный подход к каждому пациенту, учитывающий особенности его зрения, образа жизни и профессиональных потребностей, является ключом к успешному лечению катаракты. Современная офтальмология предлагает широкий спектр решений — от стандартных монофокальных линз до премиальных мультифокальных и торических ИОЛ, позволяющих не только восстановить зрение, но и улучшить его качество по сравнению с дооперационным периодом.
Важность своевременного обращения к офтальмологу и качественной диагностики не может быть переоценена. Раннее выявление катаракты и планирование оптимальной тактики лечения обеспечивают наилучшие результаты и позволяют пациентам сохранить высокое качество жизни. Выбор опытного хирурга и современной клиники становится гарантией успешного лечения и возвращения к полноценной активной жизни без ограничений, связанных с нарушением зрения.